はじめに
こんにちは。ネットワークエンジニアの「だいまる」です。
前回の記事では私達夫婦が不妊治療を始めたきっかけについて、触れましたが、今回は男性目線で知っておいた方がいいと思った知識を紹介します。

注意:ここに記載の情報は、私が学んだことのアウトプットであるため、正確とは限りませんので、参考程度に読んでいただければと思います。
知っておくべき女性の身体の仕組みについて
まずはじめに、女性ホルモン 4種類とその役割について、インプットしましょう。
知っておくべき女性ホルモンは4種類
今回、紹介する女性ホルモンは「エストロゲン」、「プロゲステロン」、「LH」、「FSH」の4種類が存在します。
それぞれのホルモンの役割は、以下の表にまとめます。
| 項目 | 役割 |
| エストロゲン | 卵胞の発育や子宮膜の準備を行うホルモン 女性らしい体つきや肌のためのホルモンであり、卵巣で生成される |
| プロゲステロン | 基礎体温上昇に影響し、妊娠の準備を行うホルモン(子宮内膜を厚くするホルモン) |
| LH | 黄体化ホルモンと呼び、排卵を誘発するホルモン |
| FSH | 卵胞の成長に必要な卵胞刺激ホルモン |
まずは、この4種類のホルモンの名前とざっくりの役割を覚えておきましょう。
妊娠に重要な排卵周期
4種類のホルモンをインプットした後は、妊娠確率を少しでもあげるために把握しておくべき知識の1つ「女性の排卵周期」です。
不妊治療では、この女性の排卵周期(生理周期)が非常に重要になります。
では、どんな周期なのか?私が勉強した知識も含め、基本的な部分に触れていきましょう。
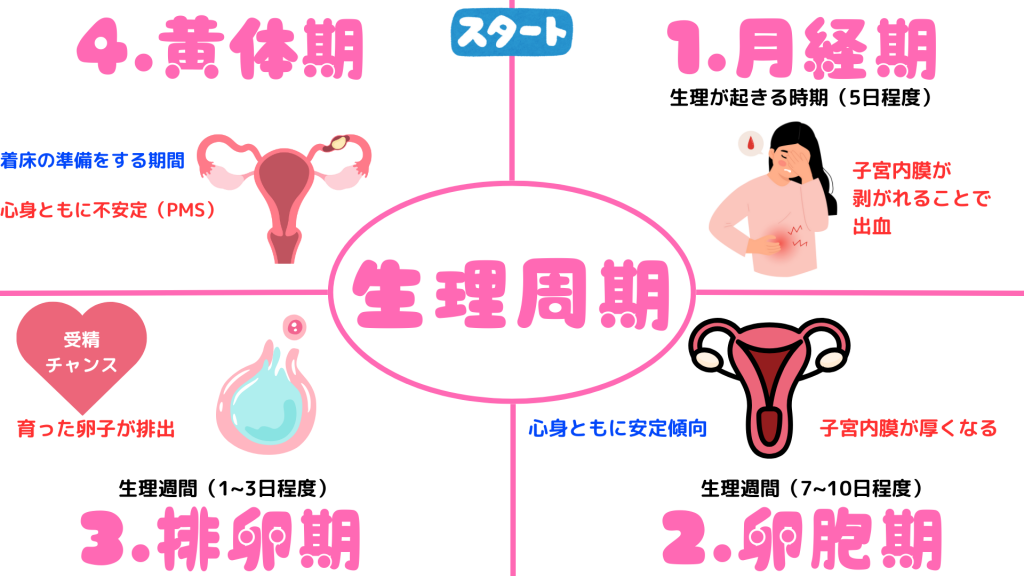
基本的に、生理が始まった日を生理周期「1日目」とするようです。
最初は、生理期間を「月経期」と呼び、妊娠の準備のために厚くなった子宮内膜が剥がれることで出血します。
私の妻は、生理が重いので、ひどい時は1日寝込んでることもあります。
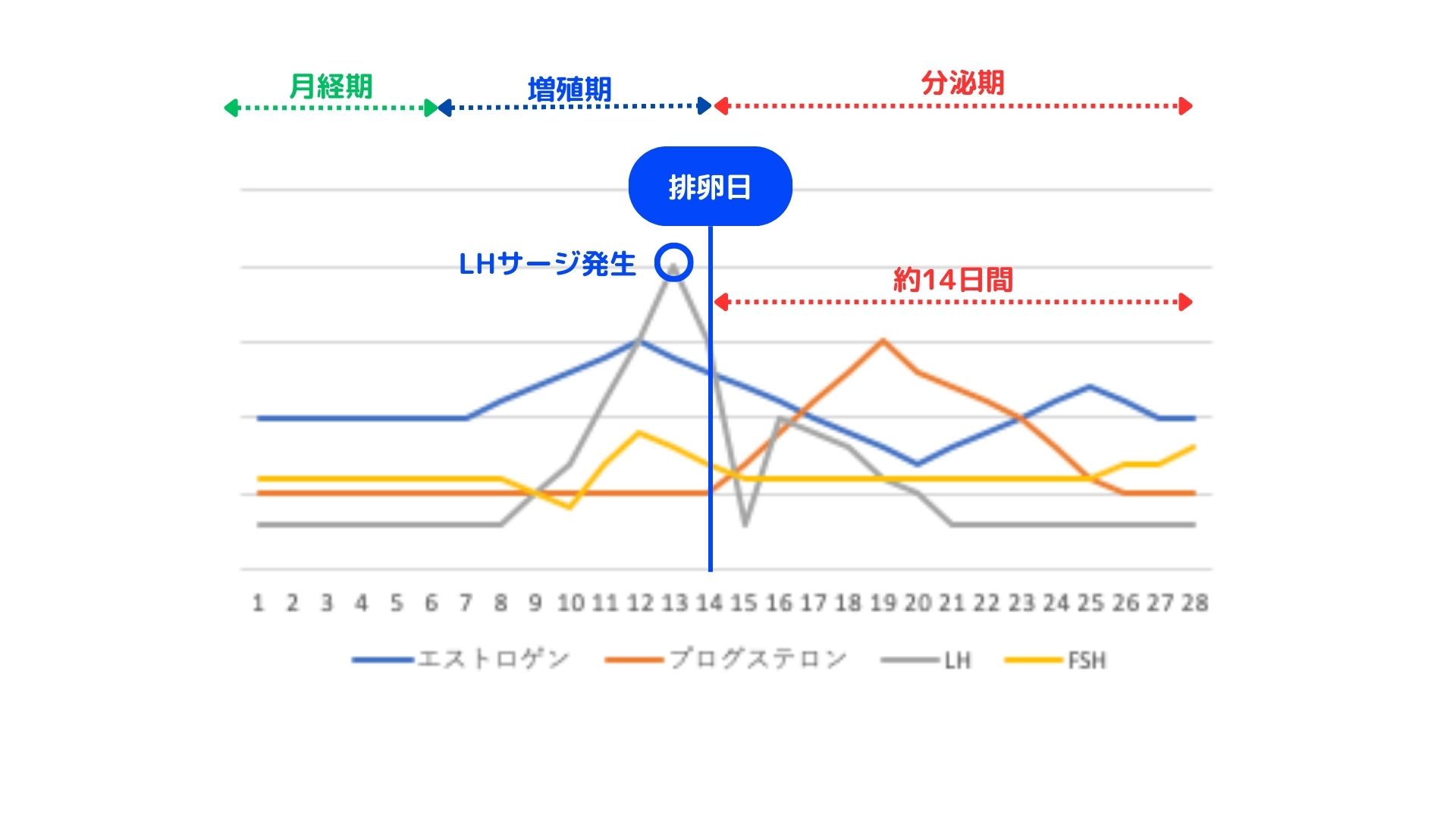
上のグラフは、生理1周期の女性ホルモンの量をグラフにしました。(あくまで参考程度)
ここで以下の2点を押さえておいた方が無難でしょう。
- 排卵のサインは、LHホルモン値が急上昇する「LHサージ」の発生
- 排卵検査薬はこのLH値を参考に判断するものが多いようです。
- 排卵後の生理は、基本的に14日でくる
我が家は、排卵間近になると不妊治療の病院で毎回LHホルモン値の検査を受けていたので、購入することはなかったですが、気になるようであれば、排卵検査薬を使って夜の営みにチャレンジするのもありでしょう。
不妊治療の主な流れについて(経験談含む)
女性ホルモンや生理周期の基本的な知識をインプットした後は、不妊治療の主な流れ、一般的な実施期間を紹介していきます。
Step1:タイミング療法
最初のステップは「タイミング療法」です。
このステップでは、「病院に通院し排卵日を予測した上で、夫婦のタイミングを持つ方法」です。
ただ、通常の自然妊娠と異なるのは、排卵誘発剤(レトロゾールやクロミフェン)を飲み、生理周期や排卵を整えていきます。
一般的にこのステップは「5ヶ月〜6ヶ月」実施し授かることがなければ、次のステップである「人工授精」や「体外受精」に進みます。

半年で約50%程度の妊娠率と呼ばれています。
我が家はこのステップを1年実施しました。
理由は、年齢(20代)、次のステップの費用、人工的な受精に対する抵抗感です。
結果的にうまくいかなかったので、今振り返るとさっさと次のステップに進んだ方が良かったなと思います。
通院の頻度は最初の方は検査があるので月に「3回〜4回」程度、回数を重ねると生理直後と排卵前の2回になりますが、1回あたり「2,000~3,000円」かかるので、結構な出費になります。
また、女性(奥さん)は通院のために有給を取得することも多々あると思うので、世知辛い世の中だと強く感じました。
Step2:人工授精
タイミング療法の次は、一般的に「人工授精」と言われます。
「人工授精」は「事前に男性の精液を採取し、排卵直前や排卵のタイミングで女性の子宮に注入する方法」です。
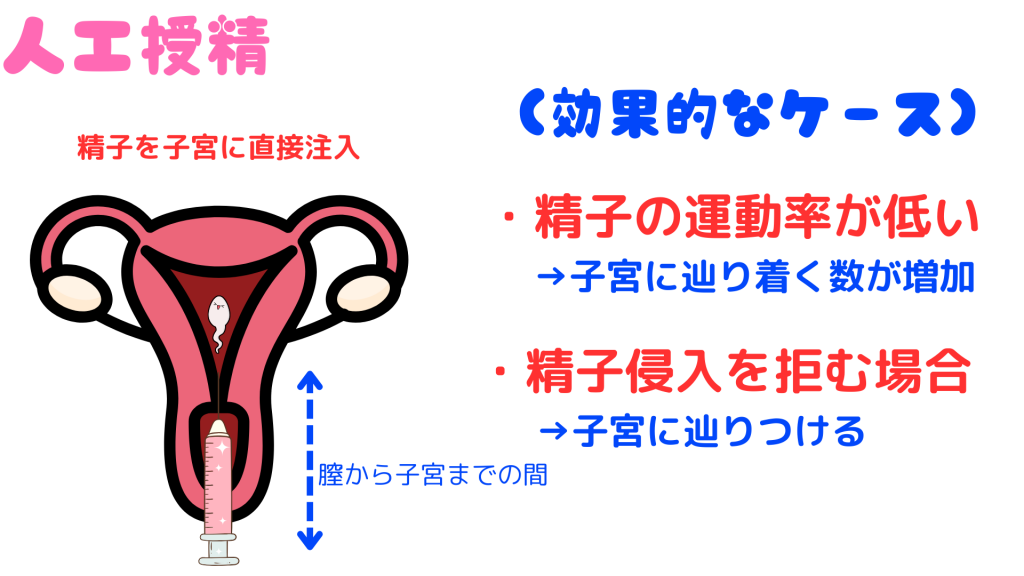
人工という言葉が付きますが、男性の精液を子宮に人工的に注入する以外は自然妊娠とあまり変わらない方法になります。
我が家が通っていた病院の医者曰く、この方法は男性側の精液の質(主に運動率)や女性側に男性の精液に対する抵抗有無に異常がある場合は、一定の効果があるみたいですが、そうでなければ「体外受精」に進んだ方が良いみたいです。
我が家の状況は、私の運動率は問題なく、妻も特に問題はなかったので、このステップを飛ばし「体外受精」に進みました。
Step3:体外受精
そして、最後の砦となるのが「体外受精」です。
この体外受精は、女性から卵子、男性から精子を採取し、外部環境で人工的に受精させ、胚盤胞と呼ばれる段階まで受精卵を培養し、凍結保存する方法です。
この方法は女性の身体に負担がかかるだけでなく、費用がかなりかかります。
体外受精の主な流れと我が家の結果
体外受精の準備段階として、卵子の育成があります。
この育成方法には、主に「低刺激」と「高刺激」の2種類があります。
「高刺激」は、強い刺激を卵巣に与えることで1度に採取できる卵子数を増やすことができます。
ただ、刺激を強く与えることで卵巣の腫れやOHSSの発症の可能性があがり、その後の移植等に影響を与える可能性があります。
高刺激法の中にも複数あり、代表的な方法と特徴を以下に記載します。(我が家は経験していないのであくまで一般的な話のみとなります。)
- ロング法:連日注射を行うことで卵巣を刺激する方法
- ショート法:まとまった期間(短期間)注射を行い卵巣を刺激する方法
- アンタゴニスト法:注射と製剤を併用し、卵巣を刺激する方法
今回、我が家が選択したのは「低刺激」である「クロミッド法」です。
この方法は、排卵障害やPCOS、卵巣が腫れやすい人向けに実施する方法であり、比較的低リスク、低コストで実施できる方法です。
この方法で実施した際のスケジュールと費用は以下の通りです。(病院やスケジュールによって異なるので、参考程度です)
| 時期/内容 | 費用 | 備考 |
| 01/06 | ¥8,620 | クロミッド処方とHIV血液検査の実施 |
| 01/10 | ¥9,570 | 卵子の状態確認と採卵に向けた薬の処方 *卵子の発育を促す注射を実施(自己注射) |
| 01/14 | ¥6,820 | 卵子の発育状態確認と採卵日の相談(自己注射の処方) |
| 01/16 | ¥3,490 | 卵子の発育状態確認と採卵日の確定 |
| 01/18 | ¥28,020 | 妻の卵子採卵と夫の精子採取 採卵できたのは6個(ふりかけ法:3個、顕微受精:3個) |
| 01/28 | ¥29,558 | 採卵後の受精卵の結果共有 成功:3個(4BB 2個 、5CB 1個)(顕微授精:1個、ふりかけ法:2個) *ポイント:高額療養制度により、費用軽減 |
| 02/04 | ¥3,550 | 移胚前の卵巣・子宮の状態確認(ここで腫れてるかどうかをみた) エストラーナテープの処方(女性ホルモン エストロゲンの補充) |
| 02/13 | ¥8,660 | 移胚日の確定 エストラーナテープとルチウム膣薬の処方(黄体ホルモンの補充) |
| 02/18 | ¥36,350 | 移胚の実施 |
| 02/27 | ¥4,360 | 妊娠判定日と妊娠継続のための薬処方 結果:妊娠 |
| 合計 | ¥138,998 | 02/27以降も4月上旬まで継続的に通院(詳細は次の記事で) |
上記の通り、我が家では14万円弱の費用がかかりました。
これまで1年通院していたので費用は相当かかっていますが、1回目で妊娠成功かつ高額な医療費が1ヶ月以内に収まり、高額療養制度が適用されたので費用は抑えられてる方だと思います。
正直、この部分は病院差や個人差が大きすぎるのであくまで参考情報になります。
最後に
我が家は幸いにも1回目で成功し、順調に進んでいますが、年齢や個人の体質等で大きく結果が変わってくると思うので、不妊治療は精神的にも費用面でもとても大変だと思います。
これから不妊治療を受けようとする方の参考になれば幸いです。










